日本杂谈系列的最新一期,聊一聊日本医疗体系的过往与现在。
大家好,我是大卫翁,“起朱楼宴宾客”是我用来记录这个大时代的播客节目。
这个话题想聊很久了,特别是在上个月底那期单身养老的节目出炉后,不少朋友来问我日本的医疗体系到底是什么样的。
为了这期节目,我已经啃了好几本相关的书籍,以及更多的论文、播客。毕竟就像我在节目一开始和最后都反复表达的那样,在所有可以中日对照的话题里,我觉得医疗和养老是最有必要,也是最有可能去比对、学习,以及吸取教训的。毕竟东亚文化、老龄化进程以及大政府主义是相通的,日本曾经走过的弯路、拥有的教训也足够惨痛,而现如今建立起来的体系也十分“诱人”……
希望这期节目能够对普通人、行业内的人,甚至监管内的人,都能有不同程度的启发吧。
时间轴:
01:55 先聊三个我自己在日本对医疗体系的真实体会:买商业医疗保险、做体检,以及去诊所
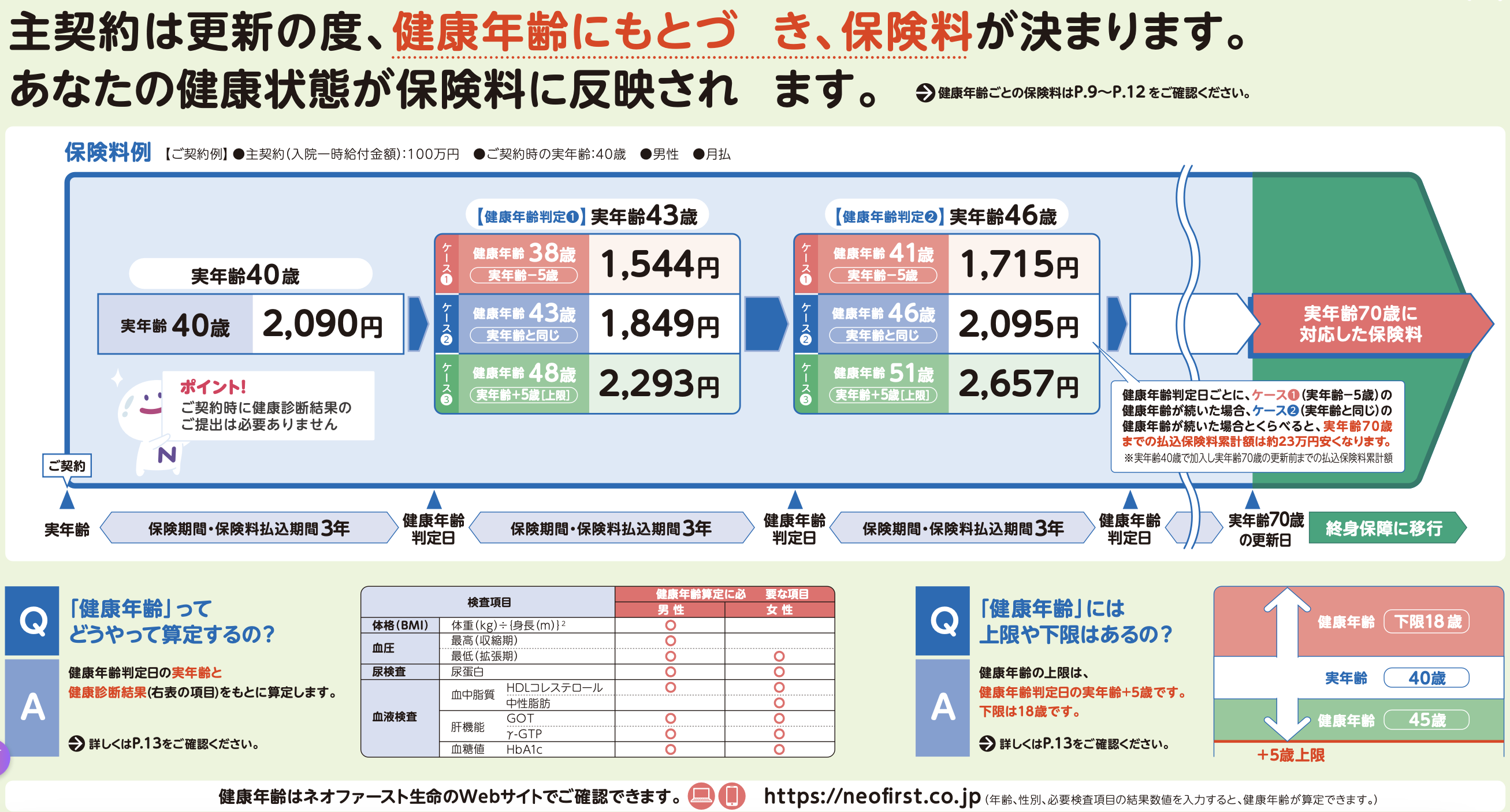
日本商业医疗保险针对“健康年龄”的相关条款
14:05 为今天的讨论建立一套框架:需求-人(老龄化情况、健康情况)、资金(医保覆盖、自付部分),供给-医疗服务、资金(医保支出)、药品
延伸收听:《EP7在日本一个人做手术也不需要陪护,中日医疗政策的不同》
21:31 另外一个切割维度是时间上的,分为90年代-05年的崩溃时期,和05年至今的重生时期
需求端的第一个部分:人
23:08 崩溃时期:虽然1963年就有了《老人福祉法》,但日本政府还是低估了:第一、老龄化的速度,第二、以慢性病为主的老年人需要的医疗资源强度
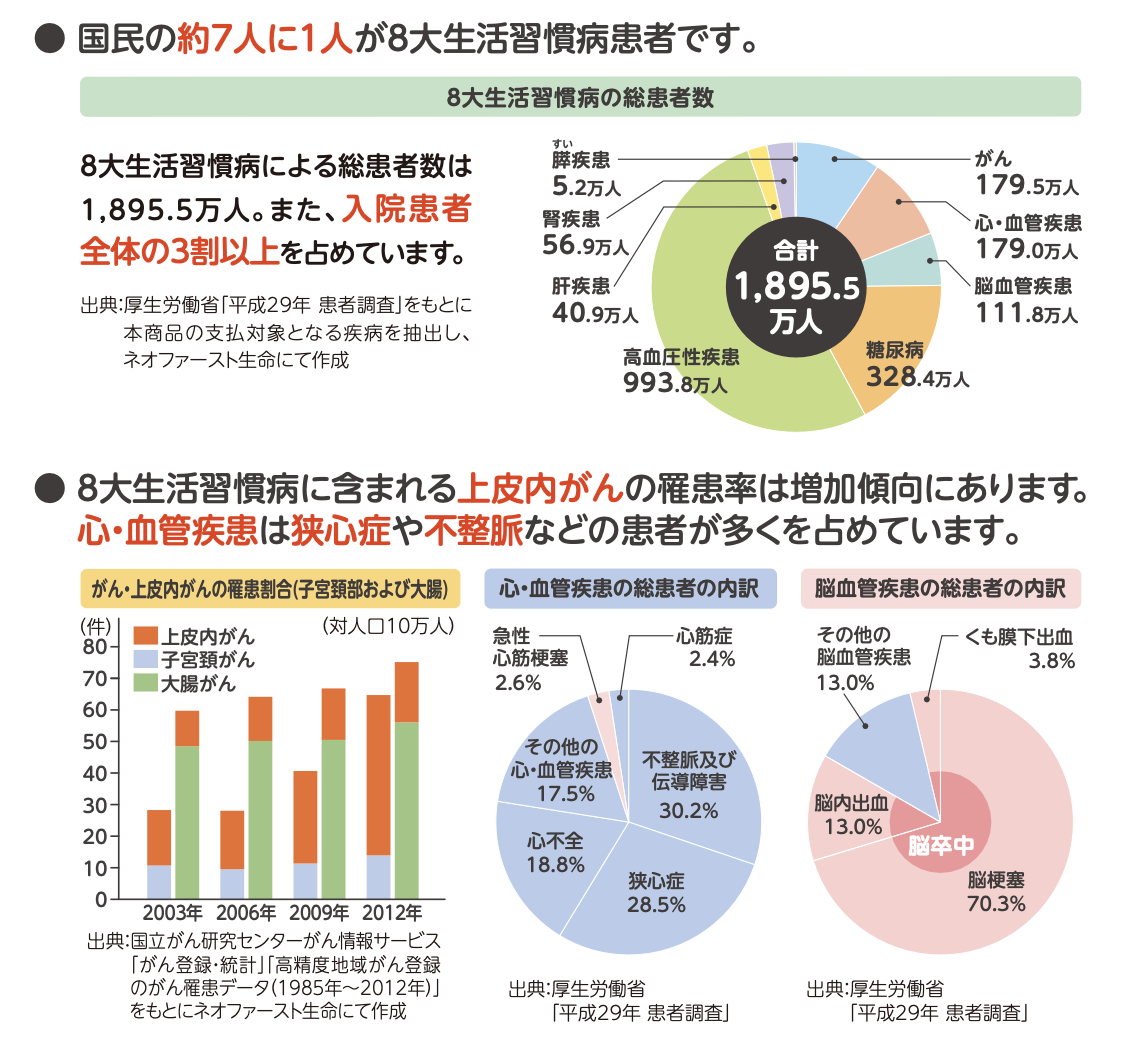
27:43 重生时期:老龄化更加严重了,但是对生活习惯病的重视程度大大提高。政府采取了免费健诊、控烟等一系列措施延缓生活习惯病的出现速度和概率。
需求端的第二个部分:资金
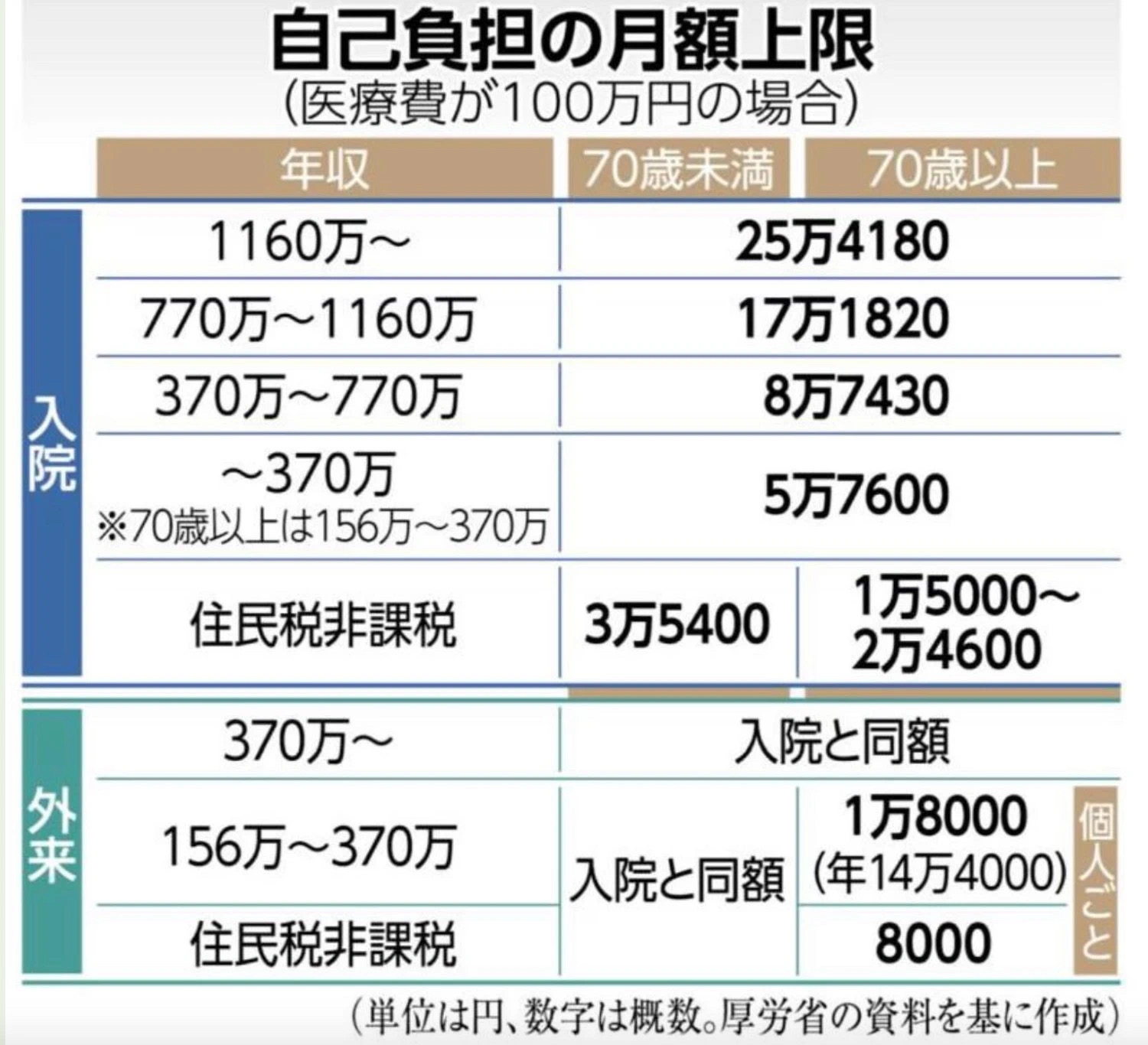
36:31 日本医保的三个重要特征:全覆盖、有上限、独立的老年人保险制度
供给端的第一个部分:医疗服务
44:13 崩溃时期:巨大的医生缺口和愈演愈烈的医患矛盾
延伸阅读:分析师Boden 《日本90年代医疗崩坏史,老龄化与财政的大困局》
54:54 重生时期:分诊制、社区化、提升医疗效率(插曲:日本厚生省的重构)
供给端的第二个部分:资金投入
68:53 崩溃时期:医疗费亡国危机、医疗削减法案、廉价医疗
延伸收看:《白色巨塔》(2003)、《医龙》(2006)
71:54 重生时期:DPC(Diagnosis Procedure Combination)、门诊重要性增加及康复护理市场的快速发展
延伸阅读:《DPCはいかに誕生したか—DRGとDPCの違い— 》 厚生労働省老健局老人保健課 迫井正深
供给端的第三个部分:药品
82:50 崩溃时期:集采中的低价竞争策略带来药品质量危机、创新药断崖危机
延伸阅读:分析师Boden 《日本90年代医药改革的教训,一场大控费引发的医药行业雪崩》
90:06 重生时期:定价改革、中小企业兼并重组、药剂师改革
104:36 结语:不可能三角是有平衡的可能性的,只要别头痛医头、脚痛医脚,同时法律先行、系统规划、未雨绸缪,方能迎来崩溃后的重生
除了以上之外的参考书籍:
《日本医疗指南》张浩川、关丈太郎主编
《日本医疗崩坏》小松秀树
欢迎加入我的知识星球,我正在好好运营那一片后花园。
欢迎大家关注我的生活方式播客节目《犬生活》,《疯了吧!到底是谁在自虐玩铁人三项啊》新鲜出炉~
欢迎在评论区和我互动,或者给我写邮件,邮箱地址qizhulouyanbinke@gmail.com。
节目BGM:
The Long Way Round - Jodymoon
Amazing Grace(日剧《白色巨塔》片尾曲)
节目后期:大卫翁



 41115
41115 260
260

















